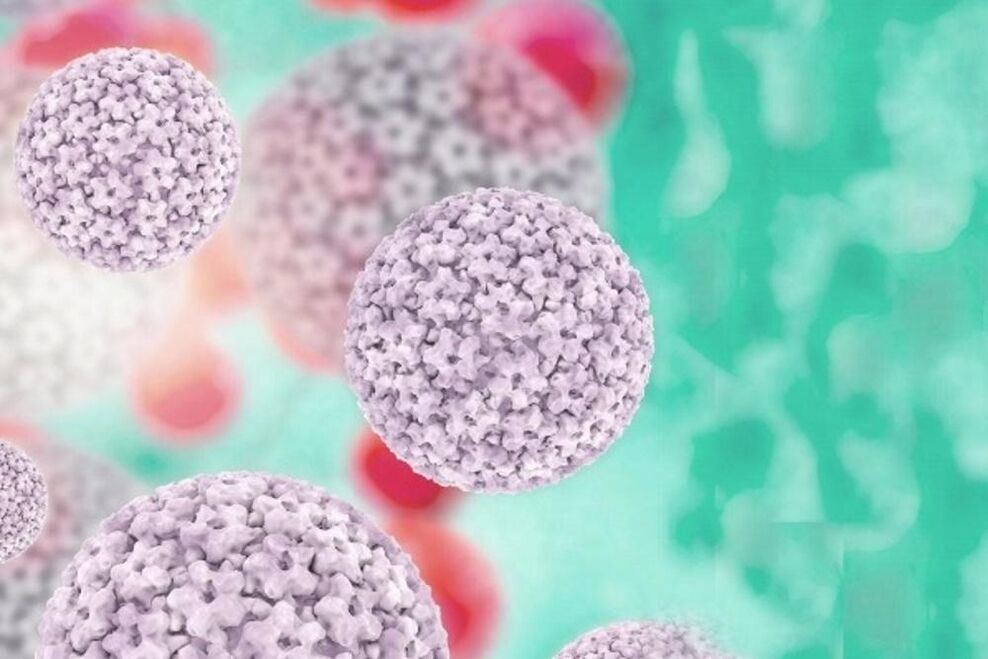
Humant papillomavirus (HPV) påvirker epitelceller og har en partikeldiameter på 55 nm. Et træk er spredning af hudepitelet såvel som slimhinder. I den indledende fase påvirker patogenet normalt basalcellerne i epitelet og trænger ind i dem gennem mikrotrauma. Lokaliserede papillomer forekommer normalt på huden i nakken, armhulerne, lysken og kønsorganerne (oftest), mundslimhinden og nasopharynx.
Denne virus kan være asymptomatisk i mange år. For at påvise HPV anvendes elektronmikroskopiske eller molekylære hybridiserede metoder.
Typer af humant papillomavirus
Hos mennesker skelnes HPV, hvilket påvirker slimhinderne og huden. Blandt det store antal papillomavirus er der arter med lav og høj onkogen risiko. Det er bevist, at onkogene egenskaber er forbundet med evnen til at integrere DNA i genomet af humane celler.
Virussen aktiveres i 10-20% af tilfældene. Afhængigt af dens type kan dette føre til godartede eller ondartede læsioner. Nogle HPV'er er ikke onkogene. De fører til udseendet af vorter og kønsvorter. De mest almindelige er HPV 6 og 11.
HPV -onkogener er dem, der har en høj risiko for at udvikle kræftlæsioner, især på livmoderhalsen eller anus. Hvad angår hud, er HPV 16 og 18 mere almindelige, samt HPV 5 og 8, hvilket kan føre til hudkræft. Den mest kendte form for HPV-induceret kræft er livmoderhalskræft. Men mænd kan også pådrage sig papillomavirus, som i værste tilfælde forårsager kræft i penis eller anus.
Ofte står kvinder over for HPV 16 - dette er en form, hvor introsomal parasitisme observeres, det vil sige uden for cellekromosomet (godartet). HPV 18 er kendetegnet ved en høj risiko for at udvikle onkologi - først dannes godartede tumorer, som efter et stykke tid degenererer til kræft. Virioner i dette tilfælde er små (op til 30 nm).
Forskellige typer af HPV -infektioner fører til:
- neoplasmer i livmoderhalsen;
- invasiv eller præinvasiv onkologi;
- kønsvorter i urinvejene og kønsorganer.
Indtagelse af patogenet i kroppen fører ikke altid til sygdom. Det hele afhænger af de disponerende faktorer: øget seksuel aktivitet, vitaminmangel, graviditet, hypotermi, endometriose, rygning, alkoholmisbrug osv. Det skal bemærkes, at en virusinfektion kan forekomme selv i en organisme med et godt immunsystem.
Funktioner af infektion

Humant papillomavirus er meget smitsomt. Det overføres normalt ved direkte kontakt, hud til hud eller slimhinde til slimhinde, med en inficeret person. Ved kønsinfektioner sker dette oftest under vaginal eller oralsex. Et stort antal sexpartnere eller andre kønssygdomme (seksuelt overførte infektioner) øger risikoen. Indirekte overførsel gennem genstande, forurenet tøj eller sengetøj er også muligt, men forekommer sjældent.
I 7% af tilfældene kan mor-til-barn-overførsel af virussen forekomme under fødslen, når infektionen er aktiv. Risikoen stiger til 40%, hvis du er inficeret med HPV 16 eller 18.
Trænger ind i epitelet, krænker integriteten, fremmer papillomavirusinfektion væksten af det nedre lag af epitelceller i form af vorter eller vorter. Denne form for sygdommen er smitsom og spredes hurtigt til andre. Som regel forårsager vorter og kondylomer ikke metastaser og forsvinder ofte spontant.
HPV symptomer
Inkubationstiden varer op til 9 måneder (i gennemsnit 3 måneder). HPV kan være til stede i kroppen uden tydelige symptomer. Virussen kan gå uopdaget i måneder eller år. Selv på dette stadie smitter det.
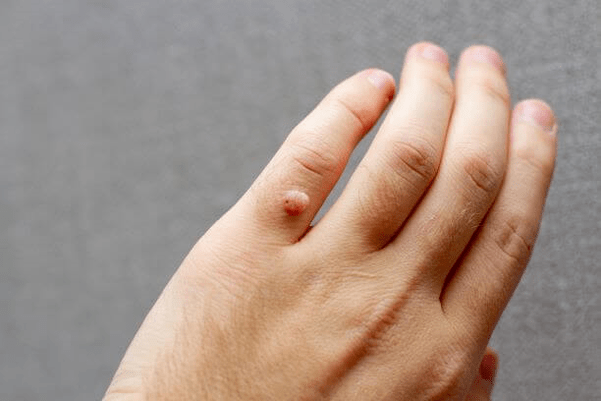
Hudvorter forekommer normalt i klynger og stiger med ridser. De to mest almindelige former for papillom er enten grålige, hårde, rejst med en brudt overflade (almindelig vorte) eller flad og rødlig (flad vorte). Stikkende vorter findes på fodsålerne eller på hælene, vokser indad og er derfor ofte smertefulde.
De forårsagende midler til kønsvorter forekommer på fugtige og varme dele af kroppen, derfor er de lokaliseret i folderne og på slimhinderne. De kan forårsage symptomer som kløe eller svie. Inkubationstiden, det vil sige tiden mellem infektion og symptomdebut, i kønsvorter varierer fra 3 uger til 8 måneder.
Der er flere former for kønsvorter forårsaget af forskellige patogener:
- Kønsvorter. Blegne eller rødlige knuder, der ofte står i klynger og forekommer på skamlæberne, skeden, penis, urinrøret, analkanalen og endetarmen. De er meget smitsomme.
- Flade vorter. De forekommer i form af flade knuder og findes hovedsageligt på de kvindelige kønsorganer. De øger risikoen for at udvikle kræft.
- Kæmpe vorter (Buschke-Levenshtein tumorer). De vokser til enorme formationer og ødelægger det omgivende væv. I sjældne tilfælde kan de degenerere og føre til pladecellecarcinom.
Infektion af slimhinderne i de øvre luftveje er også mulig. Øjnens bindehinde kan blive påvirket, hvilket resulterer i lyserøde stængelvækster. Det er vanskeligere at opdage et asymptomatisk forløb, som lægen kun kan se ved hjælp af hjælpemidler, såsom eddikesyre (som forårsager misfarvning af vorterne) eller et mikroskop.
Desuden kan virussen også tage ophold i celler uden vævsændringer. Derefter taler de om en latent infektion, det vil sige tilstedeværelsen af patogener, men uden symptomer. Efter infektion kan denne fase vare fra flere uger til flere måneder.
Mulige konsekvenser
Når de er inficeret, trænger vira ind i cellerne i hudens og slimhinnens væv, bundfældes i cellestrukturen og formerer sig der. Normalt går sådanne HPV -infektioner ubemærket og heler sig selv uden konsekvenser, da immunsystemet med succes bekæmper patogenet.
Nogle af HPV -typerne skaber imidlertid hudforandringer, dvs. vækst. Mulige former omfatter kønsvorter eller vorter og papillomer, som f. eks. Kan påvirke ansigt, arme eller ben.
De forårsagede vævsændringer er for det meste godartede, men kan også degenerere og føre til kræft. For eksempel kan kræft opstå årtier efter HPV -infektion. Kræft i de ydre kvindelige kønsorganer (kræft i vulva og vagina), analkræft, kræft i penis og kræft i mund og hals (tumorer i hoved og hals) er også mulige.
Etablering af diagnose

En test for HPV -infektion udføres hos kvinder som led i forebyggende besøg hos gynækologen. Under en gynækologisk undersøgelse tages en vatpind fra livmoderhalsens foring, dette kaldes en Papanicolaou -test (cytologisk undersøgelse). Det resulterende materiale undersøges for vævsændringer for at bestemme precancerøse tilstande.
Alternativt kan der udføres en HPV -test, hvor cellemateriale fra en slimhindepind eller vævsprøve testes i et laboratorium for visse vira. Dette tillader imidlertid kun at bevise infektionen i det berørte område, men ikke at afgive erklæringer om, hvorvidt vævsændringerne er sket. Således giver en HPV -test mening, især når den kombineres med en Pap -test, og kan hjælpe med at opdage kræftforstadier på et tidligt stadium.
Hvis testen er positiv, er dette endnu ikke årsag til bekymring, da infektion ikke altid fører til kræft. Regelmæssig undersøgelse anbefales for at opdage vævsændringer på et tidligt stadium. Omvendt giver et negativt testresultat os ikke mulighed for at hævde, om der tidligere var en infektion, som kroppen med succes kæmpede med.
For mænd er der ingen profylaktisk undersøgelse, hvor testen ville blive udført regelmæssigt. Hvis der er en tilsvarende kræft, kan undersøgelse af tumoren afgøre, om HPV -infektion er roden til kræften.
Specialiserede DNA-teknikker bruges også i laboratoriediagnostik, såsom real-time PCR. Anogenital vorter forårsaget af HPV type 6 og 11 opdages let under en bækkenundersøgelse.
Sådan helbredes det humane papillomavirus

I de fleste tilfælde kræver sygdommen ikke behandling, fordi den går over af sig selv, og derefter opdages virus ikke længere. Men hvis dette ikke er tilfældet, kan infektionen vare længere og vedvare i måneder eller år.
Til dato er der ingen metoder til systemisk indvirkning på denne virus, hvorfor det ville være muligt at ødelægge den fuldstændigt. Imidlertid reducerer behandlingen af de resulterende vorter antallet af vira, så immunsystemet kan i mange tilfælde bekæmpe andre vira og dermed slippe af med dem. I nogle tilfælde overlever patogener og kan forårsage symptomer igen og igen.
Terapeutisk taktik afhænger af typen af HPV og det tilhørende billede af sygdommen:
- Plantar- og kønsvorter kan behandles med topiske salicylsyreformuleringer.
- Kryoterapi er også en metode, der ofte bruges til HPV. I dette tilfælde forbrændes vorten med kulde ved hjælp af flydende nitrogen.
- Lasere eller elektrokauteri er lige anvendelige metoder.
Da hyppigheden af tilbagefald er ret høj, er det tilrådeligt at tjekke dig selv regelmæssigt og bruge kondom selv flere måneder efter, at læsionerne forsvinder, for ikke at inficere den seksuelle partner.
For HPV -kræft er behandlingen meget vanskeligere. Ved livmoderhalskræft er det ofte tilrådeligt at fjerne henholdsvis livmoderen, den øvre del af skeden og æggestokkene. Dette kan suppleres med strålebehandling for at udelukke sandsynligheden for tilbagefald. Andre kræftformer forårsaget af HPV behandles oftest med målrettet terapi, såsom stråling eller kemoterapi.
Det skal huskes, at operationen ikke er en kardinal løsning, men kun løser et kosmetisk problem, da viruset efter fjernelse kan forblive i det omgivende væv, og vorter kan dukke op igen.
Forebyggelse af infektion
Der er to vaccinationer: bivalent HPV 16 og 18 og quadrivalent HPV 6, 11, 16 og 18. Vaccination anbefales til alle unge piger i alderen 14 og derover.
Vaccination beskytter ikke mod alle typer HPV. Derfor rådes alle kvinder i alderen 25 til 65 år, selvom de er vaccinerede, til regelmæssig smøreundersøgelse.
Tidlig påvisning og fuldstændig fjernelse af kønsvorter reducerer risikoen for sygdom. Effektiviteten af at bruge kondomer til at forhindre smitteoverførsel kan reducere risikoen for at udvikle denne tilstand betydeligt. Den mest lovende metode til forebyggelse og behandling af de indledende stadier af sygdommen forårsaget af denne infektion er en specifik multivalent vaccine.













































































